在醫學上,過去我們談論健康時多半關注心血管疾病、糖尿病或癌症,這些疾病有明確的檢測數據與診斷標準。然而,還有一個不亞於慢性病的重要議題,卻常被忽視,那就是肌少症(Sarcopenia)。
肌少症不是單純的「老了肌肉就變少」,它是經過醫學定義、具有臨床診斷標準的健康問題。與慢性病不同,它並非單一器官的病變,而是一種「全身性的肌肉質量與肌力下降」。如果把慢性病比喻成「水管阻塞」或「器官壞掉」,那麼肌少症更像是「身體整個支架逐漸鏽蝕」,雖不會在短時間奪命,卻會逐年削弱人體最基本的行動能力,最終導致跌倒、骨折、甚至失能。
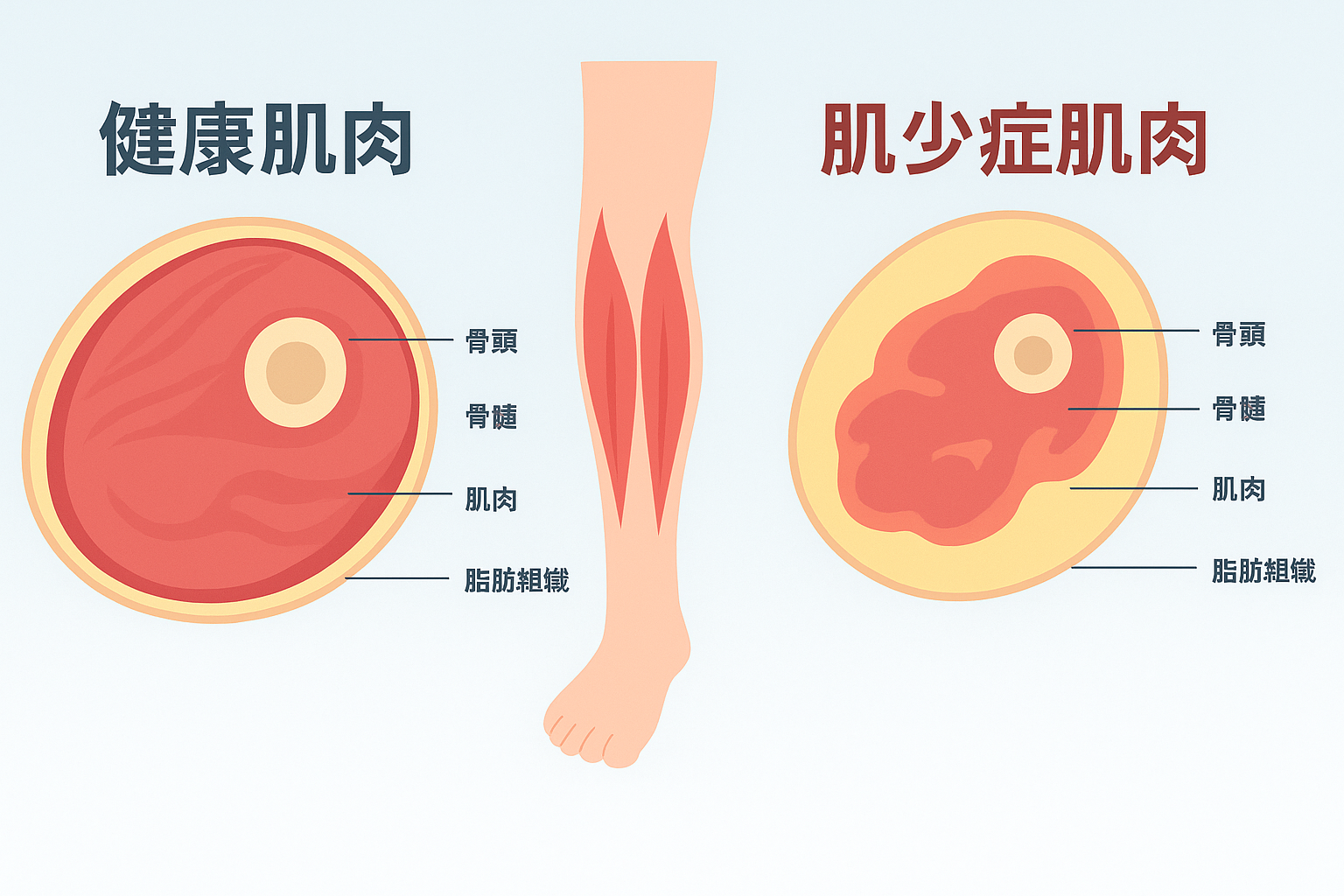
什麼是肌少症?比你想的更常見
定義:肌少症是隨著年齡或疾病進展,造成骨骼肌質量、肌力以及肌肉功能的下降。2016 年歐洲老年醫學會(EWGSOP)就提出診斷標準,要求同時評估三項:
- 肌肉量(muscle mass)
- 肌力(muscle strength)
- 身體功能(physical performance)
徵狀:患者初期可能沒有明顯症狀,但會逐漸出現:
- 握力減弱、提重物困難
- 走路速度下降
- 從椅子或床上起身費力
- 經常覺得體能不足
這些徵兆並非立即危及生命,但會慢慢侵蝕日常生活的獨立性。若將慢性病比作「身體的急報警」,肌少症就是「潛在的結構崩塌」。

肌肉流失不是老年專利:30歲後就開始
流失關鍵期:研究指出,人體肌肉量在 30 歲左右達到巔峰,之後平均每十年會流失 3%–8%。到 60 歲後,流失速度更可能加快。
- 美國 Journal of Gerontology 的一項追蹤研究顯示,70 歲以上的人若缺乏運動,每年肌力下降幅度可達 3%。
- 即便是 30–40 歲的年輕人,如果長期久坐、飲食不均衡,也能觀察到明顯的肌肉減少。
觀念轉變:過去醫界將肌少症視為「高齡專屬疾病」,但近十年研究逐漸證實:
- 30–40 歲的年輕族群也可能因生活型態而提前出現肌少症徵兆。
- 醫學上甚至開始使用「早發型肌少症(early-onset sarcopenia)」來描述年輕族群肌肉過早流失的現象。
換句話說,肌少症不是老年人專利,而是全生命週期都需要關注的健康議題。

為什麼會肌少?三大主因解析
- 年齡相關變化
- 隨著年齡增加,睪固酮、生長激素等影響肌肉合成的荷爾蒙逐漸下降。
- 年齡還會影響神經肌肉連結,使肌纖維動員效率下降。
- 營養不足
- 長期攝取蛋白質不足,會導致肌肉合成速率小於分解速率。
- 維生素 D 缺乏會降低肌肉力量,增加跌倒風險。
- 活動量不足
- 缺乏阻力訓練,肌肉得不到必要的刺激。
- 長期久坐會降低基礎代謝,使肌肉逐漸萎縮。
釋疑:
- 並不是所有有這些風險因子的人都會立刻得到肌少症。
- 差別在於身體的調節能力與生活方式的互動。例如,有人蛋白質攝取不足,但因為有固定的重量訓練,仍能保持肌肉量;反之,有人營養足夠,但因完全沒有運動,仍可能發生肌少症。
因此,肌少症是多因子累積後「超過臨界點」才會出現,而不是單一因素就必然造成。

現代人為什麼更容易有肌少症?
如果說上一代人是在 50、60 歲之後才逐漸出現肌少症,現代人更早面臨風險。原因就在近 15 年智慧型手機的普及:
- 低頭久坐:長時間滑手機、打電腦,導致青壯年族群每天坐超過 8 小時。肌肉缺乏刺激,加速流失。
- 外送飲食文化:手機外送普及,使人更容易攝取高熱量卻缺乏蛋白質的飲食,營養結構不均衡。
- 活動量下降:以往為了買餐或通勤需要走路,現在可以完全依靠外送與交通工具,生活中的「日常活動」被壓縮。
- 睡眠不足:夜間滑手機、長時間接觸藍光,導致睡眠品質下降,而睡眠不足會降低肌肉修復效率。
這些條件加總,使得現代年輕族群比父母輩更早進入「肌肉流失的危險帶」。這不是單純的「生活習慣差」,而是一種時代型態帶來的健康新挑戰。

「肌肉流失」的連鎖效應:從跌倒到慢性病
肌少症的危險在於它會與其他疾病交互影響:
- 跌倒與骨折:肌力下降會降低平衡能力,臨床數據顯示肌少症患者跌倒率比一般人高出 2 倍以上。
- 糖尿病與代謝症候群:肌肉是葡萄糖代謝的重要場所,肌肉量不足會造成血糖調控失衡,增加糖尿病風險。
- 心血管疾病:肌少症與低活動量結合,會增加動脈硬化與高血壓的發生率。
- 癌症患者預後:有研究指出,肌少症患者在接受化療時耐受度更差,存活率也較低。
要強調的是:肌少症不等於必然失能,而是顯著提高風險的「共病加速器」。如果及早檢測與介入,肌少症是可以被延緩甚至改善的。
